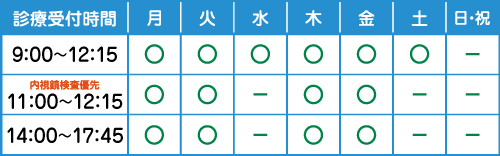
福岡市博多区の大腸カメラ「あべ胃腸内視鏡・内科」
疾患から選ぶ
逆流性食道炎
逆流性食道炎とは、胃から強い酸性の胃液や、消化される途中の食物が食道に逆流することにより食道部分に炎症が起こる疾患です。
口の中が酸っぱく感じられる呑酸や、胸やけ、げっぷ、のどの違和感などさまざまな症状が特徴です。
口の中が酸っぱく感じられる呑酸や、胸やけ、げっぷ、のどの違和感などさまざまな症状が特徴です。

原因
逆流性食道炎とは、胃の中で胃液と混ざり合った食べ物や胃液そのものが食道に逆流する病気です。
胃液は強い酸性のため、食道に逆流すると、食道の粘膜を刺激して食道の粘膜がただれたり、潰瘍ができたりします。
逆流性食道炎が起こる主な原因としては、食道と胃のつなぎめにあたる下部食道括約筋の筋力の低下があげられます。通常は、下部食道括約筋が胃液の逆流を防いでいるのですが、この筋肉が加齢などによってゆるむと、胃の中のものが簡単に食道に戻ってきてしまうのです。そのため、これまでは高齢者の病気と考えられていましたが、最近では若い人にも増えています。
胃液は強い酸性のため、食道に逆流すると、食道の粘膜を刺激して食道の粘膜がただれたり、潰瘍ができたりします。
逆流性食道炎が起こる主な原因としては、食道と胃のつなぎめにあたる下部食道括約筋の筋力の低下があげられます。通常は、下部食道括約筋が胃液の逆流を防いでいるのですが、この筋肉が加齢などによってゆるむと、胃の中のものが簡単に食道に戻ってきてしまうのです。そのため、これまでは高齢者の病気と考えられていましたが、最近では若い人にも増えています。
診断
上部消化管内視鏡にて診断を行います。
治療
逆流性食道炎の治療は、飲み薬によって胃酸の分泌量を減少させたり、食道の運動機能を改善したり、胃酸を中和したり、食道の粘膜を保護・修復する薬物療法を中心に行われます。
薬物療法で効果がない場合や、重症の場合などには外科的手術を行う場合もありますが、あまり一般的ではありません。
生活習慣の改善では、脂肪分の多い食事を控え、腹八分目で食べるようにします。
就寝前の食事を控え、酸味の強い食品も控えましょう。
また、お腹をベルトできつく締め付けすぎない、無理して重いものを持たない、肥満に注意するなど、腹圧が高まるのを避けることも大切です。
逆流性食道炎の増加にともない食道がんが増える可能性が言われており、定期検査を受けましょう。
薬物療法で効果がない場合や、重症の場合などには外科的手術を行う場合もありますが、あまり一般的ではありません。
生活習慣の改善では、脂肪分の多い食事を控え、腹八分目で食べるようにします。
就寝前の食事を控え、酸味の強い食品も控えましょう。
また、お腹をベルトできつく締め付けすぎない、無理して重いものを持たない、肥満に注意するなど、腹圧が高まるのを避けることも大切です。
逆流性食道炎の増加にともない食道がんが増える可能性が言われており、定期検査を受けましょう。
ピロリ菌(慢性胃炎)
萎縮性胃炎とは、胃の粘膜に長期間にわたって炎症が生じることで、粘膜が壊されたり修復したりすることが繰り返され、しだいに胃の粘膜が薄くなった状態のことをいいます。
萎縮性胃炎と慢性胃炎は、ほぼ同じ意味として扱われます。
特に、ヘリコバクター・ピロリ菌によって起こった萎縮性胃炎では、 胃潰瘍や十二指腸潰瘍、胃がん、胃MALTリンパ腫(悪性リンパ腫の一種)、胃過形成ポリープなどの病気を起こす可能性が高くなるとされています。
萎縮性胃炎と慢性胃炎は、ほぼ同じ意味として扱われます。
特に、ヘリコバクター・ピロリ菌によって起こった萎縮性胃炎では、 胃潰瘍や十二指腸潰瘍、胃がん、胃MALTリンパ腫(悪性リンパ腫の一種)、胃過形成ポリープなどの病気を起こす可能性が高くなるとされています。
原因
萎縮性胃炎の原因でもっとも多いのは、ヘリコバクター・ピロリ菌という胃に感染する細菌です。
ほとんどは幼少期に感染します。
ヘリコバクター・ピロリ菌は、胃壁にとり付いて、アンモニアをつくりながら胃酸を中和して胃にすみ着きます。
長年ピロリ菌が炎症を起こし続けることで、粘膜が萎縮を起こし、萎縮性胃炎の状態となります。
萎縮性胃炎が持続することで遺伝子異常をおこし、胃がんに発展することがあります。
ほとんどは幼少期に感染します。
ヘリコバクター・ピロリ菌は、胃壁にとり付いて、アンモニアをつくりながら胃酸を中和して胃にすみ着きます。
長年ピロリ菌が炎症を起こし続けることで、粘膜が萎縮を起こし、萎縮性胃炎の状態となります。
萎縮性胃炎が持続することで遺伝子異常をおこし、胃がんに発展することがあります。
病状
萎縮性胃炎には特徴的な症状はありません。そのため、症状のみでは萎縮性胃炎だと断定することはできませんが、
チクチクとした胃の痛み、腹部の膨満感、胃が重く感じられるなどの症状を自覚する方もいます。
萎縮性胃炎の主要な原因であるピロリ菌の治療をすると、それまで感じていた胃の不快症状(食欲不振や胃もたれ感など)が改善することがあります。
萎縮性胃炎の主要な原因であるピロリ菌の治療をすると、それまで感じていた胃の不快症状(食欲不振や胃もたれ感など)が改善することがあります。
検査・診断
萎縮性胃炎の検査で第一に選択されるのは上部消化管内視鏡検査(胃カメラ)です。
胃の中を直接観察すると、胃壁が薄くなり粘膜の下の血管が透けて見えたり(血管透見像:けっかんとうけんぞう)、胃の粘膜が腸の粘膜のようになってしまう腸上皮化生(ちょうじょうひかせい)が見られたりします。
胃の中を直接観察すると、胃壁が薄くなり粘膜の下の血管が透けて見えたり(血管透見像:けっかんとうけんぞう)、胃の粘膜が腸の粘膜のようになってしまう腸上皮化生(ちょうじょうひかせい)が見られたりします。
ヘリコバクター・ピロリ菌の検査
| 迅速ウレアーゼ試験 | 胃カメラの際に行う検査です。胃の組織を一部採取して、ピロリ菌の有無を1時間程度で調べることができます。 |
|---|---|
| 抗体測定法 | 血液検査によって、感染しているピロリ菌に対して体の免疫力でつくられる抗体を評価します。 |
| 尿素呼気試験 | 検査薬を服用し、服用前後の呼気を調べることでピロリ菌の有無を診断する検査です。 |
| 便中抗原法 | 便の中のピロリ菌抗原を調べる検査です。 |
| ペプシノゲン検査 | ペプシノゲンは胃粘膜の炎症や萎縮によってその値が変化するため、胃粘膜の萎縮の程度を知るためのマーカーとなり、血液検査で測定します。 |
治療
ヘリコバクター・ピロリ菌の持続的な感染によって引き起こされた萎縮性胃炎は、その除菌治療をすることで、胃の粘膜の炎症を改善させることができます。粘膜の炎症を改善させることで、胃潰瘍や十二指腸潰瘍を起こす危険性を低下させ、また胃がんの発生も低下させることができます。
2013年2月からはヘリコバクター・ピロリ菌感染による萎縮性胃炎に対して保険診療での除菌治療が可能となりました。
胃カメラで胃に慢性胃炎(萎縮性胃炎)があり、いずれかの検査でヘリコバクター・ピロリ菌感染があるということが証明されれば、治療を行うことができます。除菌治療では、胃酸を抑える薬や、抗菌薬など数種類の薬を1週間内服し、しばらく期間をおいてから、除菌が成功したかどうかを確かめる検査を行います。(除菌判定)
一度の除菌治療での成功率は8-9割といわれています。
ただし、除菌治療が成功した後であっても、粘膜の炎症・萎縮が改善するには長い期間を要します。
そのため、除菌治療が成功した後でも胃がんになることはありえます。除菌治療が上手くいった後であっても、定期的に胃カメラなどによる胃がんのチェックを行うことは大切です。
2013年2月からはヘリコバクター・ピロリ菌感染による萎縮性胃炎に対して保険診療での除菌治療が可能となりました。
胃カメラで胃に慢性胃炎(萎縮性胃炎)があり、いずれかの検査でヘリコバクター・ピロリ菌感染があるということが証明されれば、治療を行うことができます。除菌治療では、胃酸を抑える薬や、抗菌薬など数種類の薬を1週間内服し、しばらく期間をおいてから、除菌が成功したかどうかを確かめる検査を行います。(除菌判定)
一度の除菌治療での成功率は8-9割といわれています。
ただし、除菌治療が成功した後であっても、粘膜の炎症・萎縮が改善するには長い期間を要します。
そのため、除菌治療が成功した後でも胃がんになることはありえます。除菌治療が上手くいった後であっても、定期的に胃カメラなどによる胃がんのチェックを行うことは大切です。
便潜血陽性
健康診断あるいは大腸がん検診で、「検便の検査(便潜血検査)が陽性です」と指摘されることがあります。
「もしかして、大腸がん?」と不安になる方もいらっしゃると思います。
見た目では出血がなくても、検査をすると血液が検出される状態が「便潜血陽性」です。
便潜血反応が陽性ということは何が疑われるのでしょうか? またその場合、どのような検査を受ければよいのでしょうか?
「もしかして、大腸がん?」と不安になる方もいらっしゃると思います。
見た目では出血がなくても、検査をすると血液が検出される状態が「便潜血陽性」です。
便潜血反応が陽性ということは何が疑われるのでしょうか? またその場合、どのような検査を受ければよいのでしょうか?
原因
大便潜血陽性とは「採取した便の中に、血液が混じっている」状態です。出血が多ければ肉眼で判断ができますが、出血が微量だと肉眼ではわかりません。見た目では出血がなくても、便の検査をすると血液が検出される状態が「便潜血陽性」です。
便の検査は、ヒトヘモグロビンに対する抗体を用いて血液の有無を検出する方法で,豚,牛あるいは魚類の血液には反応しません。胃酸や胃・膵液由来の消化液によりヘモグロビンが変性する上部消化管出血は検出できず,下部消化管,大腸での出血の有無を検出する場合に用いられます。
便潜血検査が陽性となるには、大腸がんなど出血している病変があることが要因となりますが、ポリープやがんの場合はある程度大きくならないと出血することが少ないので、便潜血検査では陽性になりにくいことがあります。そのため、ポリープや早期の大腸がんでは便潜血の検査が陰性となることがあるので、注意が必要です。『便潜血検査が陰性だからと大腸がんがないとはいい切れない』ということです。その他の炎症性の腸疾患や痔核や裂肛などの肛門疾患でも便潜血陽性となりますし、原因不明のこともあります。
集団検診の報告では,便潜血陽性になる方は1,000人いたら50人ほどになります。さらにそのうちの2-3%である1~2人が大腸がんと診断されます。なお,便潜血反応による大腸癌検出率は,進行癌で60~75%,早期癌で30~40%であり,2日間連続検査法を行うことで10~15%程度検出率が改善するとされています。
便の検査は、ヒトヘモグロビンに対する抗体を用いて血液の有無を検出する方法で,豚,牛あるいは魚類の血液には反応しません。胃酸や胃・膵液由来の消化液によりヘモグロビンが変性する上部消化管出血は検出できず,下部消化管,大腸での出血の有無を検出する場合に用いられます。
便潜血検査が陽性となるには、大腸がんなど出血している病変があることが要因となりますが、ポリープやがんの場合はある程度大きくならないと出血することが少ないので、便潜血検査では陽性になりにくいことがあります。そのため、ポリープや早期の大腸がんでは便潜血の検査が陰性となることがあるので、注意が必要です。『便潜血検査が陰性だからと大腸がんがないとはいい切れない』ということです。その他の炎症性の腸疾患や痔核や裂肛などの肛門疾患でも便潜血陽性となりますし、原因不明のこともあります。
集団検診の報告では,便潜血陽性になる方は1,000人いたら50人ほどになります。さらにそのうちの2-3%である1~2人が大腸がんと診断されます。なお,便潜血反応による大腸癌検出率は,進行癌で60~75%,早期癌で30~40%であり,2日間連続検査法を行うことで10~15%程度検出率が改善するとされています。
診断
便潜血検査は主に大腸がんを調べる検査ですが、体に負担がかからない検査であり、費用が安価と優れた検査です。便潜血検査は40歳以上の男女で毎年受けていくことが推奨されています。
便潜血陽性といわれたら、必ず精密検査をうけましょう。現在では大腸の内視鏡検査(カメラ)がもっとも確実な方法と考えます。他の検査もありますが、バリウムの検査では便とポリープとの判別がつかないことがありますし、CTによる大腸検査やカプセル内視鏡の発達は目覚ましいものですが、未だ見つけにくい病変があることや、組織を採取する病理検査がおこなえない欠点もあります。
大腸内視鏡検査(大腸カメラ)、特に早期大腸がんの診断と治療においては、日本が世界をリードしている分野でもあります。
また、大腸カメラに伴う心配事も、鎮静剤・鎮痛剤を注射することで、眠っている間に検査が終わるようになってきましたし、腸をきれいにするための前処置の液体薬も、飲みやすい、量が少なくてすむ、など新しい薬もでてきております。
悩んだり、迷ったりしたら、ぜひご相談ください。
便潜血陽性を指摘されたのに、そのままにしておいて、数年後に後悔したりするのはもうやめましょう!
笑顔で外来にておまちしております。
便潜血陽性といわれたら、必ず精密検査をうけましょう。現在では大腸の内視鏡検査(カメラ)がもっとも確実な方法と考えます。他の検査もありますが、バリウムの検査では便とポリープとの判別がつかないことがありますし、CTによる大腸検査やカプセル内視鏡の発達は目覚ましいものですが、未だ見つけにくい病変があることや、組織を採取する病理検査がおこなえない欠点もあります。
大腸内視鏡検査(大腸カメラ)、特に早期大腸がんの診断と治療においては、日本が世界をリードしている分野でもあります。
また、大腸カメラに伴う心配事も、鎮静剤・鎮痛剤を注射することで、眠っている間に検査が終わるようになってきましたし、腸をきれいにするための前処置の液体薬も、飲みやすい、量が少なくてすむ、など新しい薬もでてきております。
悩んだり、迷ったりしたら、ぜひご相談ください。
便潜血陽性を指摘されたのに、そのままにしておいて、数年後に後悔したりするのはもうやめましょう!
笑顔で外来にておまちしております。
検査
大腸癌は40歳代から増え始め、治療しやすいがんですが、患者数は増加傾向にあるので早期発見が重要です。高齢になるほどリスクが高くなります。便潜血検査は、40歳以上の男女で毎年受けていくことが推奨されています。
ポリープや早期の大腸がんでは便潜血検査が陰性となることがあり、注意が必要です。『便潜血検査が陰性だからと大腸がんがないとはいい切れない』ため、50歳前後で一度は大腸内視鏡をうけることをおすすめします。
ポリープや早期の大腸がんでは便潜血検査が陰性となることがあり、注意が必要です。『便潜血検査が陰性だからと大腸がんがないとはいい切れない』ため、50歳前後で一度は大腸内視鏡をうけることをおすすめします。
〜こんな人は要注意!〜
- 血縁者に大腸がんの人がいる
- 太っている
- お酒が好き
- たばこを吸う
- 赤身肉・加工肉が好き
大腸がん
大腸がんは、大腸に発生するがんで、腺腫という良性のポリープががん化して発生するものと、正常な粘膜から直接発生するものがあります。
大腸がんは初期のだんかいでは症状が現れにくい病気でがんができて大きくなってくると、下血、血便、便秘と下痢を繰り返す、便が細くなる、便が残る感じ、お腹が張る、腹痛、貧血、腸閉塞などの症状が出ます。
原因
大腸がんの発生は、生活習慣と関わりがあるとされています。
赤肉(牛、豚、羊など)や加工肉(ベーコン、ハム、ソーセージなど)の摂取、飲酒、喫煙により大腸がんの発生する危険性が高まります。体脂肪の過多、腹部の肥満、高身長といった身体的特徴をもつ人で、大腸がんを発生する危険性が高いといわれています。
また、家族の病歴との関わりもあるとされています。特に家族性大腸腺腫症やリンチ症候群の家系では、近親者に大腸がんの発生が多くみられます。
赤肉(牛、豚、羊など)や加工肉(ベーコン、ハム、ソーセージなど)の摂取、飲酒、喫煙により大腸がんの発生する危険性が高まります。体脂肪の過多、腹部の肥満、高身長といった身体的特徴をもつ人で、大腸がんを発生する危険性が高いといわれています。
また、家族の病歴との関わりもあるとされています。特に家族性大腸腺腫症やリンチ症候群の家系では、近親者に大腸がんの発生が多くみられます。
診断
大腸がんの疑いがある場合は、大腸内視鏡検査を行い、組織検査などで、がんかどうかの確定診断を行います。
大腸がんは早期のものは、ほとんど自覚症状がありませんので、早期発見のためには検診をうけることが大切です。
男女ともに、40歳以上は年に1回、大腸がん検診(便潜血検査)を受けましょう。ほとんどの市町村では、検診費用の多くを公費で負担しており、一部の自己負担で受けることができます。
便潜血検査では、大腸がんやポリープなどによる出血が便に混じっていないかを調べます。
通常、便潜血は微量で目には見えません。がんからの出血は間欠的であるため、2日分の便を採取します。
大腸がんの腫瘍マーカーは、CEA、CA19-9、p53抗体です。腫瘍マーカーの結果だけではがんの有無を診断することはできません。通常は、手術後の再発のチェックや薬物療法の効果判定の補助に用います。
大腸がんは早期のものは、ほとんど自覚症状がありませんので、早期発見のためには検診をうけることが大切です。
男女ともに、40歳以上は年に1回、大腸がん検診(便潜血検査)を受けましょう。ほとんどの市町村では、検診費用の多くを公費で負担しており、一部の自己負担で受けることができます。
便潜血検査では、大腸がんやポリープなどによる出血が便に混じっていないかを調べます。
通常、便潜血は微量で目には見えません。がんからの出血は間欠的であるため、2日分の便を採取します。
大腸がんの腫瘍マーカーは、CEA、CA19-9、p53抗体です。腫瘍マーカーの結果だけではがんの有無を診断することはできません。通常は、手術後の再発のチェックや薬物療法の効果判定の補助に用います。
治療
大腸がんの治療には、内視鏡治療、手術、薬物療法、放射線治療などがあります。治療法は、がんの進み具合(病期)、全身状態、年齢、合併するほかの病気などを考慮して決定されます。
0期〜III期では、主にがんを切除できるかどうかを判断し、切除できる場合には内視鏡治療または手術を行います。切除できない場合には、薬物療法を中心とした治療を行います。IV期の場合は、治療方法を総合的に判断します。
治療方法は、がんのステージや体の状態などから検討します。
ステージ(病期)とは、がんの進み具合を表すもので、進行度が最も低いステージ0から進行度が最も高いステージIVまでの5段階に分類されます。
0期〜III期では、主にがんを切除できるかどうかを判断し、切除できる場合には内視鏡治療または手術を行います。切除できない場合には、薬物療法を中心とした治療を行います。IV期の場合は、治療方法を総合的に判断します。
治療方法は、がんのステージや体の状態などから検討します。
ステージ(病期)とは、がんの進み具合を表すもので、進行度が最も低いステージ0から進行度が最も高いステージIVまでの5段階に分類されます。
大腸がんのステージ
| ステージ0 | がんが大腸の粘膜の中にとどまっている。 |
|---|---|
| ステージⅠ | がんが大腸の壁(固有筋層)にとどまっている。 |
| ステージⅡ | がんが大腸の壁(固有筋層)外まで浸潤してる。 |
| ステージⅢ | リンパ節転移がある。 |
| ステージⅣ | 大腸以外の臓器や腹膜へ(転移遠隔転移)転移している。 |
大腸ポリープ
大腸の粘膜からその内側の管腔にイボのように隆起したものをポリープといいます。
大腸ポリープはその構造(組織)により腫瘍性のポリープとそれ以外(非腫瘍性)のものに分けられます。
このうち大腸がんになる可能性があるものは腫瘍性ポリープである「腺腫」です。
大腸がんは、正常な粘膜から腺腫(良性腫瘍)が生じ、それが悪性化してがんになる場合と、まれに腺腫の状態を経ずに一気にがんになる場合とがあります。
このうち、腺腫になった後に大腸がんになるものについては、腺腫のうちにそのポリープを切除してしまうことで、大腸がんを予防することができます。
大腸ポリープはその構造(組織)により腫瘍性のポリープとそれ以外(非腫瘍性)のものに分けられます。
このうち大腸がんになる可能性があるものは腫瘍性ポリープである「腺腫」です。
大腸がんは、正常な粘膜から腺腫(良性腫瘍)が生じ、それが悪性化してがんになる場合と、まれに腺腫の状態を経ずに一気にがんになる場合とがあります。
このうち、腺腫になった後に大腸がんになるものについては、腺腫のうちにそのポリープを切除してしまうことで、大腸がんを予防することができます。
症状
大腸ポリープはほとんどの場合、患者さんの自覚症状はありません。特に小さいポリープではまず症状はありません。
そのため、大腸がんになる可能性のあるポリープを早期に見つけるためには、がん検診をうけていただくことが大切です。
大腸癌の患者さんの中には、がんが発生しやすい家計の方がいます(遺伝性大腸がん)。
血縁者に大腸ポリープや大腸がんの方がいる場合には、早めの検査がおすすめです。
そのため、大腸がんになる可能性のあるポリープを早期に見つけるためには、がん検診をうけていただくことが大切です。
大腸癌の患者さんの中には、がんが発生しやすい家計の方がいます(遺伝性大腸がん)。
血縁者に大腸ポリープや大腸がんの方がいる場合には、早めの検査がおすすめです。
どのようにして見つかるの?
大腸内視鏡検査(大腸カメラ)で発見されることがほとんどです。
腹痛や血便、便が細い、便秘と下痢を繰り返す、腹部膨満などの症状のある方、便潜血検査で陽性の方(便に微量の血液が混じっているかを調べる検査)などに内視鏡で精密検査を行う際に見つかります。
肛門から内視鏡をいれていくことで、病変を直接みることができ、形や大きさだけでなく、表面の模様などから治療が必要かを判定することができます。
さらに内視鏡で治療できる場合にはそのまま切り取ることも可能ですし、確定診断のために組織を採取することもできます。
腹痛や血便、便が細い、便秘と下痢を繰り返す、腹部膨満などの症状のある方、便潜血検査で陽性の方(便に微量の血液が混じっているかを調べる検査)などに内視鏡で精密検査を行う際に見つかります。
肛門から内視鏡をいれていくことで、病変を直接みることができ、形や大きさだけでなく、表面の模様などから治療が必要かを判定することができます。
さらに内視鏡で治療できる場合にはそのまま切り取ることも可能ですし、確定診断のために組織を採取することもできます。
切除が必要なポリープ
一般的には「径6mm以上の腺腫」と「リンパ節への転移の可能性がほとんどなく内視鏡を使って一括で切除できるがん」が内視鏡治療の適応となるポリープです。ただし、径5mm以下の良性腫瘍でも、平坦あるいはへこんだ形のものや、がんとの区別が難しい場合には内視鏡治療の適応となります。
直腸やS状結腸でよくみられる過形成性ポリープは放置しておいて大丈夫です。
治療する必要があるポリープ(腺腫など)かを判定するために、表面の構造がわかりやすくなる特殊な光を当て、病変を拡大して観察する方法や、無害な青い色素を撒布して観察する方法などが用いられます。
直腸やS状結腸でよくみられる過形成性ポリープは放置しておいて大丈夫です。
治療する必要があるポリープ(腺腫など)かを判定するために、表面の構造がわかりやすくなる特殊な光を当て、病変を拡大して観察する方法や、無害な青い色素を撒布して観察する方法などが用いられます。
内視鏡治療について
便潜血検査により、2日間の便を調べて1日でも陽性と判定されれば、一般に内視鏡による精密検査を行います。
大腸ポリープが発見された場合、まずは治療を必要とするポリープか診断後、内視鏡から特殊な光を出して病変を拡大して観察する方法や、内視鏡で治療できる場合には、検査と同時に切除治療することも可能で確定診断のための組織を採取することもできます。
検査前には下剤を内服するなどして腸のなかを空にする必要があるため、患者さんへの負担も少なくない検査です。
多くの患者さんの場合ポリープと診断された際、「がんになる可能性があるのではないか」と不安をもたれるのではないでしょうか?
「ポリープ」というのは、イボのような突起物を意味する言葉で病気を指す言葉ではなく、ポリープと呼ばれるものが全て同じようにがんになる危険をもつわけではありません。大腸にたくさんのポリープが発生する家族性大腸腺腫症と、ポリープの数は少ないですが大腸がんが家族内に多く発生するリンチ症候群がありますので、親子兄弟などの血縁関係者に大腸ポリープや大腸がんと診断された方がいる場合は、早期発見のために定期的に検査を受けることが大切です。
内視鏡によりポリープや早期がんを治療する方法にはいくつかの種類があります。
「ポリペクトミー」、「内視鏡的粘膜切除術(EMR)」、「内視鏡的粘膜下層剥離術(ESD)」といわれるものがあります。
これらは病変の形や大きさに応じて使い分けられます。
大腸ポリープが発見された場合、まずは治療を必要とするポリープか診断後、内視鏡から特殊な光を出して病変を拡大して観察する方法や、内視鏡で治療できる場合には、検査と同時に切除治療することも可能で確定診断のための組織を採取することもできます。
検査前には下剤を内服するなどして腸のなかを空にする必要があるため、患者さんへの負担も少なくない検査です。
多くの患者さんの場合ポリープと診断された際、「がんになる可能性があるのではないか」と不安をもたれるのではないでしょうか?
「ポリープ」というのは、イボのような突起物を意味する言葉で病気を指す言葉ではなく、ポリープと呼ばれるものが全て同じようにがんになる危険をもつわけではありません。大腸にたくさんのポリープが発生する家族性大腸腺腫症と、ポリープの数は少ないですが大腸がんが家族内に多く発生するリンチ症候群がありますので、親子兄弟などの血縁関係者に大腸ポリープや大腸がんと診断された方がいる場合は、早期発見のために定期的に検査を受けることが大切です。
内視鏡によりポリープや早期がんを治療する方法にはいくつかの種類があります。
「ポリペクトミー」、「内視鏡的粘膜切除術(EMR)」、「内視鏡的粘膜下層剥離術(ESD)」といわれるものがあります。
これらは病変の形や大きさに応じて使い分けられます。
ポリペクトミー
ポリープの茎にスネアという金属性の輪をかけて、高周波電流を流して切り取ります。茎のある形のポリープなどに用いられます。
EMR
粘膜の下に薬液を注入し、病変を持ち上げ、スネアをかけて切り取ります。茎のない平坦な形のポリープなどに用いられます。
ESD
粘膜の下に薬液を注入し、専用の電気メスで病変の周囲の粘膜を切開し、病変を少しずつ剥離して切除します。
大きな病変や、薬液で病変が持ち上がらないときなどに用いられます。
大きな病変や、薬液で病変が持ち上がらないときなどに用いられます。
便秘
普段から便秘でお困りの方は多いと思います。厚生労働省の平成25年国民生活基礎調査によると便秘の訴えのある方は女性で4.9%、男性で2.6%と報告されています。
便秘症は50歳未満では女性に多いと言われていますが、60歳を超えると男性の数も増えてきます。
加齢による腸の蠕動運動の変化や、環境の変化(運動量の減少、併存疾患、処方薬、食事の変化)が便秘症を増やす要因となっていると言われています。
高齢化社会を迎えて便秘症の患者さんは男女ともに増加してきており、10-15%の有病率といわれています。
便秘症は50歳未満では女性に多いと言われていますが、60歳を超えると男性の数も増えてきます。
加齢による腸の蠕動運動の変化や、環境の変化(運動量の減少、併存疾患、処方薬、食事の変化)が便秘症を増やす要因となっていると言われています。
高齢化社会を迎えて便秘症の患者さんは男女ともに増加してきており、10-15%の有病率といわれています。
便秘で悩む方が増える状況下において成人便秘症診療のための日本では初の『慢性便秘症診療ガイドライン2023』(日本消化管学会)が出されています。
この中で便秘は「本来体外に排出すべき糞便を十分量かつ快適に排出できない状態」とされています。
便秘症状は、排便機会残便感や腹痛、腹部膨満感(お腹が張る感じ)、食欲不振などがあります。ただし、排便回数は人により異なりますので、3日に一回でも、不快でなければ便秘とはいいません。
この中で便秘は「本来体外に排出すべき糞便を十分量かつ快適に排出できない状態」とされています。
便秘症状は、排便機会残便感や腹痛、腹部膨満感(お腹が張る感じ)、食欲不振などがあります。ただし、排便回数は人により異なりますので、3日に一回でも、不快でなければ便秘とはいいません。
慢性便秘症は、心血管疾患の発症・死亡リスクの上昇、パーキンソン病や腎疾患の発症リスクの上昇に関与するため、長期予後に影響を与える可能性がある。大腸癌の発生への関与は不明であるとされています。

日常生活での予防・治療法
生活習慣についてガイドライン中では朝食を摂取することが排便習慣の確立に重要とされています。
女性では昼食摂取が少ない人で便秘が多く、一口の咀嚼回数が30回以上の人に快便が多い。
男性では1日あたり1,500ml以上の水分を摂取する人に快便が多いと報告されています。
また、食物繊維は主に小麦より米や豆類(おからを含む)由来のものをが多く含まれる食事や、ヨーグルトなどの乳酸菌食品が有効であるとの報告もあります。キウイフルーツ、プルーン、サイリウム(オオバコ)も有効性が示されています。
運動習慣については、歩行による大腸内視鏡の前処置の有効性向上などから、運動が有効と考えられています。
また、1日15分、週5回の腹壁マッサージが有効とも報告されています。これらは特に副作用やコストもかからず勧められる治療法であると提案されています。
他にも排便姿勢は特に重要とされています。新聞や雑誌を読むときの様な直立姿勢は排便には不適切であり、前傾姿勢が適した姿勢と言われています。最近はあまり見かけませんが和式トイレは排便には非常に理想的な姿勢とされており、洋式トイレに足置き台を設置して前傾姿勢をとるのも良いと言われています。
女性では昼食摂取が少ない人で便秘が多く、一口の咀嚼回数が30回以上の人に快便が多い。
男性では1日あたり1,500ml以上の水分を摂取する人に快便が多いと報告されています。
また、食物繊維は主に小麦より米や豆類(おからを含む)由来のものをが多く含まれる食事や、ヨーグルトなどの乳酸菌食品が有効であるとの報告もあります。キウイフルーツ、プルーン、サイリウム(オオバコ)も有効性が示されています。
運動習慣については、歩行による大腸内視鏡の前処置の有効性向上などから、運動が有効と考えられています。
また、1日15分、週5回の腹壁マッサージが有効とも報告されています。これらは特に副作用やコストもかからず勧められる治療法であると提案されています。
他にも排便姿勢は特に重要とされています。新聞や雑誌を読むときの様な直立姿勢は排便には不適切であり、前傾姿勢が適した姿勢と言われています。最近はあまり見かけませんが和式トイレは排便には非常に理想的な姿勢とされており、洋式トイレに足置き台を設置して前傾姿勢をとるのも良いと言われています。
内服治療
便秘治療薬の代表的なものとして便中の水分量を増加させ、便を柔らかくして大腸通過時間を短くし排便を容易にすることを目的とした「浸透圧性下剤」と大腸を刺激し腸管の蠕動運動を引き起こし、排便を促進させることを目的とした「大腸刺激性下剤」があります。
その他には漢方薬や消化管機能改善薬、整腸剤、上皮機能変容薬などを用いることもあります。
薬物治療の基本は便形状の正常化のために、長くのんでも比較的安全な浸透圧下剤等を毎日内服して、必要に応じて大腸刺激性下剤を頓服で使用していくこと望ましいと考えています。
マグネシウムを含む下剤は比較的安全とされていますが、高齢者や腎臓の機能が悪い方などでは高マグネシウム血症といって体の中の電解質のバランスが崩れることがあるので、定期的に血液検査で測定することがすすめられています。
大腸刺激性下剤は長期連用により耐性が出現し、難治性になることがあり頓用または短期間の投与がすすめられています。
その他には漢方薬や消化管機能改善薬、整腸剤、上皮機能変容薬などを用いることもあります。
薬物治療の基本は便形状の正常化のために、長くのんでも比較的安全な浸透圧下剤等を毎日内服して、必要に応じて大腸刺激性下剤を頓服で使用していくこと望ましいと考えています。
マグネシウムを含む下剤は比較的安全とされていますが、高齢者や腎臓の機能が悪い方などでは高マグネシウム血症といって体の中の電解質のバランスが崩れることがあるので、定期的に血液検査で測定することがすすめられています。
大腸刺激性下剤は長期連用により耐性が出現し、難治性になることがあり頓用または短期間の投与がすすめられています。
大腸癌など重大な病気を考慮するべき便秘症状
警告症状として、排便習慣の急激な変化、予期せぬ体重減少(6ヶ月以内に3㎏以上)、血便、腹部腫瘤、腹部波動、発熱、関節痛が、危険因子として、50歳以上での発症、大腸疾患の既往歴、大腸疾患の家族歴があげられており、この場合には大腸内視鏡検査(カメラ)などを施行して腫瘍等がないか調べるべきとされています。
炎症性腸疾患
消化管に炎症をおこす慢性疾患で潰瘍性大腸炎とクローン病の総称です。主な症状としては、下痢や血便、腹痛、発熱、貧血などがあります。
原因
原因として、遺伝的な要因が関与する説、結核菌類似の細菌や麻疹ウイルスによる感染症説、食事の中の何らかの成分が腸管粘膜に異常な反応をひきおこしている説、腸管の微小な血管の血流障害説などが報告されてきましたが、いずれもはっきりと原因がわかっておりません。
近年の研究は、遺伝的な素因を背景とし食事や腸内細菌に対して腸に潜んでいるリンパ球などの免疫を担当する細胞が過剰に反応して病気の発症、増悪にいたると考えられています。
近年の研究は、遺伝的な素因を背景とし食事や腸内細菌に対して腸に潜んでいるリンパ球などの免疫を担当する細胞が過剰に反応して病気の発症、増悪にいたると考えられています。
診断
潰瘍性大腸炎の診断
潰瘍性大腸炎の診断では、血液検査、内視鏡検査やX線造影検査、病理組織検査などを行います。
内視鏡像で、大腸の粘膜にびらんや潰瘍がみられることが特徴です。主に大腸の粘膜に炎症が起き、びらんや潰瘍が発生します。
主な症状として、下痢や血便が認められ、腹痛を伴うこともあります。重症になると発熱、体重減少、貧血などの全身の症状が起こります。
激しい炎症が続いたり、炎症が腸管壁の深くまで進行すると、腸にさまざまな合併症が起こることもあります。
内視鏡像で、大腸の粘膜にびらんや潰瘍がみられることが特徴です。主に大腸の粘膜に炎症が起き、びらんや潰瘍が発生します。
主な症状として、下痢や血便が認められ、腹痛を伴うこともあります。重症になると発熱、体重減少、貧血などの全身の症状が起こります。
激しい炎症が続いたり、炎症が腸管壁の深くまで進行すると、腸にさまざまな合併症が起こることもあります。
クローン病の診断
クローン病の診断では、血液検査、内視鏡検査やX線造影検査、病理組織検査などを行います。
内視鏡像検査では潰瘍がみられることが特徴です。
主に縦走潰瘍、潰瘍によって囲まれた粘膜が盛り上がりや敷石像、腸の粘膜に口内炎のような潰瘍、不整形潰瘍が現れます。
一般な症状として、全身倦怠感、発熱、腹痛、下痢などの症状がみられますが、初期には無症状あるいは不定愁訴のことが多く腹部症状のない発熱や体重減少などで始まることもあります。
また、クローン病は体のあちこちに病変をつくるという特徴があり、口内炎や皮膚の異常、肛門痛、肛門の腫れ、痔瘻などもみられますが、これらが一つだけ現われることもあれば、複数が同時に症状が現われる場合もあります。
内視鏡像検査では潰瘍がみられることが特徴です。
主に縦走潰瘍、潰瘍によって囲まれた粘膜が盛り上がりや敷石像、腸の粘膜に口内炎のような潰瘍、不整形潰瘍が現れます。
一般な症状として、全身倦怠感、発熱、腹痛、下痢などの症状がみられますが、初期には無症状あるいは不定愁訴のことが多く腹部症状のない発熱や体重減少などで始まることもあります。
また、クローン病は体のあちこちに病変をつくるという特徴があり、口内炎や皮膚の異常、肛門痛、肛門の腫れ、痔瘻などもみられますが、これらが一つだけ現われることもあれば、複数が同時に症状が現われる場合もあります。
治療
現在のところ、完全に完治させる治療法はありませんので、症状がある場合は早期にその症状をとり、症状が消失したら長期に渡ってその状態が続くように上手くコントロールし患者さんの生活の質を高めていくことが現在の治療目的となります。
そのため、薬物療法や栄養療法で症状をおさえることが可能で、生活上の注意を払うことによって、日常生活を普段どおり行うことできます。
そのため、薬物療法や栄養療法で症状をおさえることが可能で、生活上の注意を払うことによって、日常生活を普段どおり行うことできます。
高血圧
血圧とは、血管の中を血液が流れる際に、血管の壁にかかる圧力のことで、これが一定以上に高い状態がつづく病状です。
血管が痛めつけられ、その老化現象(動脈硬化)が早くすすんでしまいます。脳卒中や心筋梗塞、腎不全など全身の疾患をひきおこします。
血管が痛めつけられ、その老化現象(動脈硬化)が早くすすんでしまいます。脳卒中や心筋梗塞、腎不全など全身の疾患をひきおこします。

診断基準
成人における血圧値の分類(mmHg)
| 分類 | 家庭血圧 | 診察室血圧 | ||
|---|---|---|---|---|
| 収縮期血圧 | 拡張期血圧 | 収縮期血圧 | 拡張期血圧 | |
| 正常血圧 | 115未満 かつ 75未満 | 120未満 かつ 80未満 | ||
| 正常高値血圧 | 115〜124 かつ 75未満 | 120〜129 かつ 80未満 | ||
| 高値血圧 | 125〜134 かつまたは 75〜84 | 130〜139 かつまたは 80〜89 | ||
| I度高血圧 | 135〜144 かつまたは 85〜89 | 140〜159 かつまたは 90〜99 | ||
| II度高血圧 | 145〜159 かつまたは 90〜99 | 160〜179 かつまたは 100〜109 | ||
| III度高血圧 | 160以上 かつまたは 100以上 | 180以上 かつまたは 110以上 | ||
| (孤立性)収縮期高血圧 | 135以上 かつまたは 85未満 | 140以上 かつまたは 90未満 | ||
高血圧を放置していると・・
高血圧によって最もリスクが高くなるのが、脳卒中(脳梗塞、脳出血、くも膜下出血など)です。
収縮期血圧(最高血圧)が10mmHg上昇すると、脳卒中のリスクが男性で約20%、女性で約15%高くなります。脳卒中は命が助かっても、運動障害や言語障害が残りやすく、長期のリハビリが必要となることも少なくありません。高血圧は、心疾患のリスクも高めます。特に、男性の場合は影響が大きく、収縮期血圧が10mmHg高くなると、心筋梗塞や狭心症の危険度が約15%増加します。
血圧が高いと腎臓にも大きな負担がかかり、血液中のナトリウムなどの排泄がうまくいかず、さらに血圧が上昇する悪循環を起こしやすくなります。慢性腎臓病を起こすと、脳卒中や心筋梗塞による死亡率も高くなってしまいます。
一般に血圧は、高齢になるほど高くなる傾向があります。しかし、日本では、30、40歳代の比較的若い世代でも、すでに約半数近くの人が高血圧の状態です。しかもこの世代の場合、80〜90%もの人が治療を受けていません。高血圧の状態を長期間放置していると、それだけ血管の傷みも進み、いきなり脳卒中や心筋梗塞を起こしてしまうかもしれません。
収縮期血圧(最高血圧)が10mmHg上昇すると、脳卒中のリスクが男性で約20%、女性で約15%高くなります。脳卒中は命が助かっても、運動障害や言語障害が残りやすく、長期のリハビリが必要となることも少なくありません。高血圧は、心疾患のリスクも高めます。特に、男性の場合は影響が大きく、収縮期血圧が10mmHg高くなると、心筋梗塞や狭心症の危険度が約15%増加します。
血圧が高いと腎臓にも大きな負担がかかり、血液中のナトリウムなどの排泄がうまくいかず、さらに血圧が上昇する悪循環を起こしやすくなります。慢性腎臓病を起こすと、脳卒中や心筋梗塞による死亡率も高くなってしまいます。
一般に血圧は、高齢になるほど高くなる傾向があります。しかし、日本では、30、40歳代の比較的若い世代でも、すでに約半数近くの人が高血圧の状態です。しかもこの世代の場合、80〜90%もの人が治療を受けていません。高血圧の状態を長期間放置していると、それだけ血管の傷みも進み、いきなり脳卒中や心筋梗塞を起こしてしまうかもしれません。
食生活の見直し
日本人の高血圧の最大の原因とされるのが、食塩摂取量の多さです。日本人の1日の食塩摂取量は約10gにもなります(国民健康・栄養調査2014年)。日本高血圧学会のガイドラインでは、1日当たりの塩分(食塩)摂取量の目標を「6g未満」と設定しています。
薄味に少しずつ慣れるようにしましょう。ラーメンやそば、うどんの汁は残す。寿司につけるしょうゆの量を減らす。揚げ物や焼肉などは、しょうゆやソースでなく、レモンやユズ、こしょう、ごまで食べる。天然だし(昆布、シイタケなど)をつかい、しょうゆや塩を減らす。ミネラル類もしっかりとりましょう。
カリウムには、腎臓から余分な塩分(ナトリウム)を排出する働きがあります。マグネシウムは、その働きを助けます。カリウムは野菜や果物、海藻類、豆類などに多く含まれています。中でも野菜類や海藻類はカロリーが低く、メタボリックシンドロームの人にもいいので、おすすめされています。
また、マグネシウムは、海藻やナッツ類、豆類などに含まれています。野菜サラダに豆やナッツを入れるのもいい方法です。ただし、血糖値が高い人は果糖の多い果物はお控えください。
また腎臓病の場合には、カリウムのとりすぎで悪化することもあるので、主治医にご相談下さい。
薄味に少しずつ慣れるようにしましょう。ラーメンやそば、うどんの汁は残す。寿司につけるしょうゆの量を減らす。揚げ物や焼肉などは、しょうゆやソースでなく、レモンやユズ、こしょう、ごまで食べる。天然だし(昆布、シイタケなど)をつかい、しょうゆや塩を減らす。ミネラル類もしっかりとりましょう。
カリウムには、腎臓から余分な塩分(ナトリウム)を排出する働きがあります。マグネシウムは、その働きを助けます。カリウムは野菜や果物、海藻類、豆類などに多く含まれています。中でも野菜類や海藻類はカロリーが低く、メタボリックシンドロームの人にもいいので、おすすめされています。
また、マグネシウムは、海藻やナッツ類、豆類などに含まれています。野菜サラダに豆やナッツを入れるのもいい方法です。ただし、血糖値が高い人は果糖の多い果物はお控えください。
また腎臓病の場合には、カリウムのとりすぎで悪化することもあるので、主治医にご相談下さい。
生活習慣の見直し
食生活・生活習慣の見直しをおこなっても血圧がさがらない場合には、健康寿命をながくする為に、薬をのむことも考えましょう。
肥満の解消
肥満は高血圧の大きな危険因子であることが明らかになっています。
特に、内臓脂肪型肥満は血圧上昇と関連が深く、減量すると血圧が下がるという報告があります。
特に、内臓脂肪型肥満は血圧上昇と関連が深く、減量すると血圧が下がるという報告があります。
節酒
飲酒習慣は血圧上昇の原因となります。エタノールで男性20〜30ml(おおよそ日本酒1合、ビール中瓶1本、焼酎半合弱、ウイスキー・ブランデーダブル1杯、ワイン2杯弱に相当)/日以下、女性はその約半分にしましょう。
適度な運動
ウォーキング、アクアサイズ(水中運動)、サイクリングなどの有酸素運動を行いましょう。
軽く汗ばむ程度、軽く息がはずむ程度の運動を1日に30分程度、週に3~4回行いましょう。
軽く汗ばむ程度、軽く息がはずむ程度の運動を1日に30分程度、週に3~4回行いましょう。
ストレスをためない
ストレスは血圧を一時的に上昇させます。ストレスが繰り返されると、交感神経の緊張状態が続いて血管は収縮し、血圧は高い状態を持続するようになります。
脂質異常症
脂質異常症とは血液中の脂質、つまりコレステロールや中性脂肪が増えすぎる病気のことです。以前は高脂血症と呼ばれていました。
血液中に余分な脂質が多くなると、動脈硬化を起こしやすくなり、心筋梗塞や脳卒中などのリスクが高くなります。
原因
主な原因は体によくない生活習慣だといわれています。喫煙や乱れた食生活(高カロリー、高脂肪)、運動不足などによって、血中の脂質(コレステロール、中性脂肪)が増えた状態がこの病気で、生活習慣を改善することによって脂質の値も改善することがほとんどです。
また加齢によって発症しやすくなることも知られ、男性は40歳以降、女性も閉経後に、脂質異常症は多く見られます。ほかにも、遺伝的要因による家族性脂質異常症やほかの病気が原因の二次性脂質異常症などもあります。
高脂血症(脂質異常症)単独では自覚症状がほとんどありません。
しかし血管にコレステロール(とくに悪玉のLDLコレステロール)や中性脂肪が蓄積し続けると、それらが血管の壁に付着して血管が硬くなる動脈硬化という症状を起こします。
動脈硬化は、心筋梗塞や脳梗塞の原因になるほか、高血圧を引き起こしたり、腎臓病などの原因となります。
また加齢によって発症しやすくなることも知られ、男性は40歳以降、女性も閉経後に、脂質異常症は多く見られます。ほかにも、遺伝的要因による家族性脂質異常症やほかの病気が原因の二次性脂質異常症などもあります。
高脂血症(脂質異常症)単独では自覚症状がほとんどありません。
しかし血管にコレステロール(とくに悪玉のLDLコレステロール)や中性脂肪が蓄積し続けると、それらが血管の壁に付着して血管が硬くなる動脈硬化という症状を起こします。
動脈硬化は、心筋梗塞や脳梗塞の原因になるほか、高血圧を引き起こしたり、腎臓病などの原因となります。
検査・診断
健康診断の結果によって、この病気に気づく人がほとんどです。
治療に先立ち、禁煙、食事内容の改善、運動など、生活習慣の改善で動脈硬化を予防することが重要です。生活習慣の改善で効果が見られない場合は、脂質を減らす薬による薬物療法を行うことになります。ほかの病気が原因で脂質異常を起こす二次性脂質異常症の場合は、原因疾患の治療が優先されます。食事や間食、飲酒を通じてとりすぎたエネルギーを蓄積しないために、息が切れない程度の有酸素運動を心がけることが大事です。ウォーキングや軽いジョギング、サイクリングなど、生活に取り入れやすいものから試してみましょう。
またタバコやストレスも脂肪濃度を高めるリスクがありますから、気をつける必要があります。
治療に先立ち、禁煙、食事内容の改善、運動など、生活習慣の改善で動脈硬化を予防することが重要です。生活習慣の改善で効果が見られない場合は、脂質を減らす薬による薬物療法を行うことになります。ほかの病気が原因で脂質異常を起こす二次性脂質異常症の場合は、原因疾患の治療が優先されます。食事や間食、飲酒を通じてとりすぎたエネルギーを蓄積しないために、息が切れない程度の有酸素運動を心がけることが大事です。ウォーキングや軽いジョギング、サイクリングなど、生活に取り入れやすいものから試してみましょう。
またタバコやストレスも脂肪濃度を高めるリスクがありますから、気をつける必要があります。
冠動脈疾患予防からみたLDLコレステロール管理目標フローチャート
脂質異常症のスクリーニング LDLコレステロール120mg/dL以上
◆ 冠動脈疾患の既往歴があるか?
↓ なしの場合
↓ なしの場合
◆ 以下の危険因子の個数をカウントする
- 喫煙
- 高血圧
- 低HDLコレステロール血症
- 耐糖能異常
- 早発性冠動脈疾患家族歴
第1度近親者かつ発症時の年齢が男性55歳未満、女性65歳未満
注:家族歴等不明の場合は0個としてカウントする。
注:家族歴等不明の場合は0個としてカウントする。
◆ リスク区分
| 性別 | 年齢 | 危険因子の個数 | 分類 |
|---|---|---|---|
| 男性 | |||
| 40〜59歳 | 0個 | 低リスク | |
| 1個 | 中リスク | ||
| 2個以上 | 高リスク | ||
| 60~74歳 | 0個 | 中リスク | |
| 1個 | 高リスク | ||
| 2個以上 | 高リスク | ||
| 女性 | 40~59歳 | 0個 | 低リスク |
| 1個 | 低リスク | ||
| 2個以上 | 中リスク | ||
| 60~74歳 | 0個 | 中リスク | |
| 1個 | 中リスク | ||
| 2個以上 | 高リスク |
管理目標値表
| 治療方針の原則 | 管理区分 | 脂質管理目標値(mg/dL) | |||
|---|---|---|---|---|---|
| LDL コレステロール |
Non-HDL コレステロール |
中性脂肪 |
HDL コレステロール |
||
| 一次予防 まず生活習慣の改善を行った後 薬物療法の適用を考慮する |
小リスク | ||||
| 160未満 | 190未満 | 150未満 | 40以上 | ||
| 中リスク | 140未満 | 170未満 | |||
| 高リスク | 120未満 | 150未満 | |||
| 二次予防 生活習慣の是正とともに 薬物治療を考慮する |
冠動脈疾患の既往 | 100未満 (70未満)* |
130未満 (100未満)* |
||
* 家族性高コレステロール血症、急性冠症候群の場合。糖尿病で[非心原性脳梗塞、末梢動脈疾患(PAD)、慢性腎臓病(CKD)、メタボリックシンドローム、主要危険因子の重複、喫煙]を合併する場合。
糖尿病
糖尿病とは血液中のブドウ糖(血糖)が多くなる病気です。

原因
糖尿病ではインスリンが少なくなったり、効きが悪くなったりして、ブドウ糖をうまく血液中から体内に取り込めなくなってしまいます。そして血糖値が高い状態(高血糖)が長く続くと、さまざまな病気(糖尿病合併症)をひきおこします。
糖尿病には「1型糖尿病」と「2型糖尿病」があります。日本では、95%以上の糖尿病患者さんが2型糖尿病です。
2型糖尿病は、いくつかの遺伝因子と“食べすぎ”“運動不足”“ストレス”といった生活習慣が加わって、インスリンが効かなくなって発症します。
初期の糖尿病は自覚症状がほとんどありません。そのため、健康診断で「糖尿病」と言われても、ピンとこなくて放置する方もいるかもしれません。しかし、自覚症状が出たときには、すでに合併症が進んでいることも少なくありません。
糖尿病には「1型糖尿病」と「2型糖尿病」があります。日本では、95%以上の糖尿病患者さんが2型糖尿病です。
2型糖尿病は、いくつかの遺伝因子と“食べすぎ”“運動不足”“ストレス”といった生活習慣が加わって、インスリンが効かなくなって発症します。
初期の糖尿病は自覚症状がほとんどありません。そのため、健康診断で「糖尿病」と言われても、ピンとこなくて放置する方もいるかもしれません。しかし、自覚症状が出たときには、すでに合併症が進んでいることも少なくありません。
糖尿病の代表的な症状
- のどがすぐ乾き、水をよく飲む
- おしっこの回数が多く、量が多い
- なんだか疲れやすい
- お腹がすいてよく食べるのに、体重が減っていく
- 足がつったり、しびれたりする
- 目がかすんだり、黒い点が見えたりする
- ちょっとした傷が治りにくい
- 男性の場合、性機能の問題が生じる(ED)
糖尿病の合併症
血糖値が高い状態は血管を傷つけます。糖尿病は、長い時間をかけて血管をボロボロにしていく病気と言えます。
特に細い血管(毛細血管)は、もともと血管自体がもろく、血糖値が高い状態の影響が早いうちから出てしまいます。毛細血管が集中する網膜、腎臓、手足に現れる障害の「糖尿病網膜症」「糖尿病腎症」「糖尿病神経障害」は糖尿病の三大合併症(細小血管障害)と言われ糖尿病で起こる確率が高い合併症です。
血糖値が高い状態は、毛細血管だけではなく太い血管にも影響を与えます。大血管障害と呼ばれる、脳梗塞・心筋梗塞など直接命にかかわる病気を引き起こすこともあります。
これらの合併症は、糖尿病の可能性がある、あるいは糖尿病と診断されたときから進行し、5~10年くらいで出現すると考えられています。血糖値が高い状態をそのままにしておくと、失明や透析や手足の壊疽えそを引き起こします。反対に今の生活習慣を改善し、正しい治療をすれば合併症を防ぎ、普通の人と変わらない生活が送れます。
特に細い血管(毛細血管)は、もともと血管自体がもろく、血糖値が高い状態の影響が早いうちから出てしまいます。毛細血管が集中する網膜、腎臓、手足に現れる障害の「糖尿病網膜症」「糖尿病腎症」「糖尿病神経障害」は糖尿病の三大合併症(細小血管障害)と言われ糖尿病で起こる確率が高い合併症です。
血糖値が高い状態は、毛細血管だけではなく太い血管にも影響を与えます。大血管障害と呼ばれる、脳梗塞・心筋梗塞など直接命にかかわる病気を引き起こすこともあります。
これらの合併症は、糖尿病の可能性がある、あるいは糖尿病と診断されたときから進行し、5~10年くらいで出現すると考えられています。血糖値が高い状態をそのままにしておくと、失明や透析や手足の壊疽えそを引き起こします。反対に今の生活習慣を改善し、正しい治療をすれば合併症を防ぎ、普通の人と変わらない生活が送れます。
治療
食事療法
具体的な方法は、あなたが1日に必要なエネルギー量をかかりつけ医に決めてもらいます。
そして、実際に食品を選ぶにあたっては「糖尿病食事療法のための食品交換表」(日本糖尿病学会)という表がよく利用されています。食品交換表では、ふだん食べているさまざまな食品が「80kcalの分量=1単位」として、栄養素別(5グループ+調味料)に紹介されています。
例えば、ご飯1/2杯、りんご(中程度)、鯛の切り身一切れ(80g)などは全て1単位になります。
医師から指示されている1日の総摂取エネルギー量が1,600kcalの場合、1日20単位の食品と交換できますが、栄養素がかたよらないように選ぶことが大切です。
そして、実際に食品を選ぶにあたっては「糖尿病食事療法のための食品交換表」(日本糖尿病学会)という表がよく利用されています。食品交換表では、ふだん食べているさまざまな食品が「80kcalの分量=1単位」として、栄養素別(5グループ+調味料)に紹介されています。
例えば、ご飯1/2杯、りんご(中程度)、鯛の切り身一切れ(80g)などは全て1単位になります。
医師から指示されている1日の総摂取エネルギー量が1,600kcalの場合、1日20単位の食品と交換できますが、栄養素がかたよらないように選ぶことが大切です。
運動療法
運動療法は、「血糖値を下げる」「体重が減る」「血液の循環が良くなる」など、たくさんのメリットがありますが、最大のメリットは「インスリンが効きやすい体になる」ことです。
肥満のある2型糖尿病患者さんでは、インスリンに対して筋肉細胞や脂肪細胞の反応が鈍くなっていますが、運動を続けることによってこのような状態が改善されます。
運動としては、酸素を十分に取り入れて、体全体の筋肉をつかう有酸素運動が効果的だといわれています。有酸素運動は、1回に20分から40分行い、週3回程度行うとよいといわれています。無理なくできる運動を生活に取り入れて、習慣にして長く続けることが大切です。
運動する時間がない場合は、通勤のときに一駅歩く、外出中はなるべく階段を使う、といった工夫をしてみましょう。
肥満のある2型糖尿病患者さんでは、インスリンに対して筋肉細胞や脂肪細胞の反応が鈍くなっていますが、運動を続けることによってこのような状態が改善されます。
運動としては、酸素を十分に取り入れて、体全体の筋肉をつかう有酸素運動が効果的だといわれています。有酸素運動は、1回に20分から40分行い、週3回程度行うとよいといわれています。無理なくできる運動を生活に取り入れて、習慣にして長く続けることが大切です。
運動する時間がない場合は、通勤のときに一駅歩く、外出中はなるべく階段を使う、といった工夫をしてみましょう。
有酸素運動の例
- ウォーキング
- 自転車
- 水泳
- ジョギング
- ラジオ体操
運動療法で気をつけないといけないことは?
飲み薬(経口血糖降下薬)やインスリン療法などで薬物療法を実施している患者さんは、運動中に低血糖になる可能性があります。自分の使用しているお薬について、低血糖の可能性をかかりつけ医に確認しましょう。運動する時間帯は、低血糖の心配が少ない食後に行うとよいでしょう。
薬物療法
糖尿病の薬にはいろいろな種類があります。薬の種類としては、飲み薬と注射薬があります。
飲み薬では、インスリンの分泌を良くするもの・効きを良くするもの、食事でとった糖の分解・吸収を遅らせるもの、糖の排泄を促すものがあります。注射にはインスリンの分泌を促すものや、インスリンそのものを外から補うものがあります。
飲み薬では、インスリンの分泌を良くするもの・効きを良くするもの、食事でとった糖の分解・吸収を遅らせるもの、糖の排泄を促すものがあります。注射にはインスリンの分泌を促すものや、インスリンそのものを外から補うものがあります。
高尿酸血症
高尿酸血症とは、血液中の尿酸値が、通常よりも高い状態です。
尿酸が過剰になると体内で析出して結晶を作り痛風と呼ばれる病気を発症することがあります。
尿酸が過剰になると体内で析出して結晶を作り痛風と呼ばれる病気を発症することがあります。

原因
高尿酸血症は、主に下記の3つが原因となり発症します。
■腎臓からの排泄低下
■尿酸の産生増加
■プリン体の摂取量増加
■腎臓からの排泄低下
■尿酸の産生増加
■プリン体の摂取量増加
症状
性・年齢を問わず血液中の尿酸が血清尿酸値7.0㎎/dlを超えると高尿酸血症と診断されます。
高尿酸血症が長期化すると尿酸が結晶化し全身で悪さをします。関節に溜まれば痛風発作リスクを高め,皮下組織や関節などに沈着すれば痛風結節というコブのようなものを作ります。腎臓の中に沈着すると,痛風腎を引き起こし腎臓の機能を低下させます。老廃物を尿として排泄できない腎不全にまで悪化すれば,透析を受けなければなりません。尿管結石を形成し、激痛を引き起こすこともあります。
高尿酸血症が長期化すると尿酸が結晶化し全身で悪さをします。関節に溜まれば痛風発作リスクを高め,皮下組織や関節などに沈着すれば痛風結節というコブのようなものを作ります。腎臓の中に沈着すると,痛風腎を引き起こし腎臓の機能を低下させます。老廃物を尿として排泄できない腎不全にまで悪化すれば,透析を受けなければなりません。尿管結石を形成し、激痛を引き起こすこともあります。
治療
高尿酸血症は肥満者に多くみられ、多くの場合は減量することで尿酸値が低下してきますが、肥満をなくし、適正体重の維持が大切です。
尿酸値が高くなる原因の1つは食品に含まれるプリン体の取り過ぎです。プリン体を多く含む動物の内臓や魚の干物は食べ過ぎてはいけません。プリン体は体内でも作られ,肝臓で尿酸に変わり尿として排泄されます。肥満になると尿酸を作りやすく排泄しにくい状態になりますので,食べ過ぎをやめて適正な体重に戻すことが,プリン体の摂取制限よりも大切だと最近では考えられています。
尿量が増えれば尿と一緒に多くの尿酸を排泄できますので,水は1日2リットル以上飲むことが推奨されます。
尿をアルカリ性に近づける海藻や野菜は尿路結石の予防に有効です。
アルコールはプリン体の多いビールに限らず、アルコール自体に尿酸値を上げる働きがあるとされています。
尿酸値が高くなる原因の1つは食品に含まれるプリン体の取り過ぎです。プリン体を多く含む動物の内臓や魚の干物は食べ過ぎてはいけません。プリン体は体内でも作られ,肝臓で尿酸に変わり尿として排泄されます。肥満になると尿酸を作りやすく排泄しにくい状態になりますので,食べ過ぎをやめて適正な体重に戻すことが,プリン体の摂取制限よりも大切だと最近では考えられています。
尿量が増えれば尿と一緒に多くの尿酸を排泄できますので,水は1日2リットル以上飲むことが推奨されます。
尿をアルカリ性に近づける海藻や野菜は尿路結石の予防に有効です。
アルコールはプリン体の多いビールに限らず、アルコール自体に尿酸値を上げる働きがあるとされています。